NEWS
最新消息- 2024-04-08 好消息|為好診所也有打“肉毒”囉【除皺、抗老、小V臉、直角肩】我通通都要
- 2024-04-03 最新消息|歡迎楊惠中醫師(心臟內科)加入為好診所
- 2024-04-01 復健中心|預防跌倒之下肢運動
- 2024-03-13 最新消息|113年3月23日上午8:00-11:30健康社區篩檢
- 2024-03-11 藥物新訊|諾和諾德減肥神藥 獲FDA批准用於預防心血管疾病
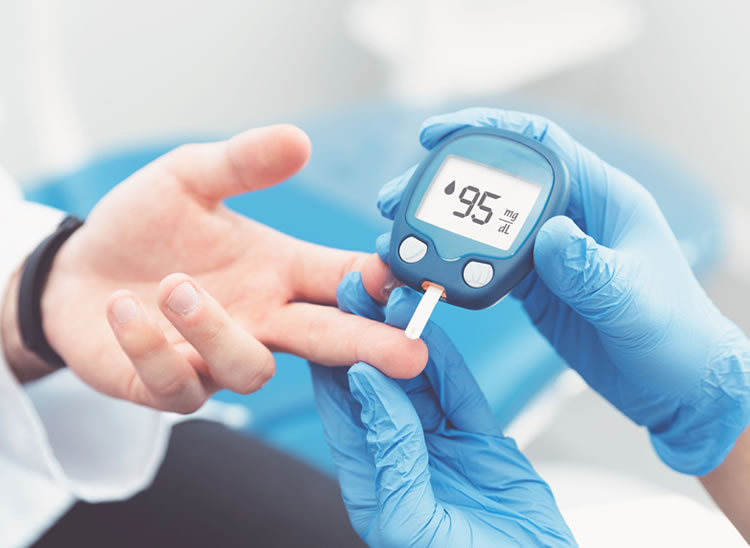
糖尿病診所
高雄糖尿病診所
鼓山糖尿病診所
糖尿病診所推薦
高雄糖尿病診所推薦
門診時刻表
Outpatient timetable
每月不定時更換,立即前往查看最新門診資訊。
-

-
-

有衛福部認證的糖尿病 / 腎臟病健康促進機構
由醫師、護理師、營養師、藥師、檢驗師、放射師組成的醫療團隊。 與為安藥局策略聯盟,有藥師提供藥物、保健食品等諮詢服務。 -

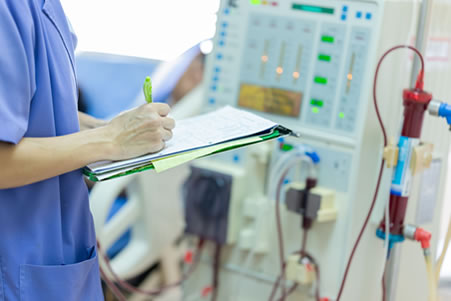
高品質血液透析照護
環境優雅、空間舒適。 全員皆具有血液透析護理人員認證。 使用高效率透析的人工腎臟。 具有德製費森尤斯最新型5008S洗腎機。
-
-
-
-

社區長輩提供全方位照護
長照醫事C級據點。 為好健康促進協會。 為好樂活手鼓隊。 樂齡健身班。 -

多元醫療服務
慢性病整合照護 減重/健髮/戒菸門診。 門診手術治療、傷口護理門診。 免費成人/老人健檢、自費勞工體檢/癌症篩檢。 公費/自費疫苗接種。
-

板機指微創治療/減重
Operation

居家醫療
Outpatient timetable
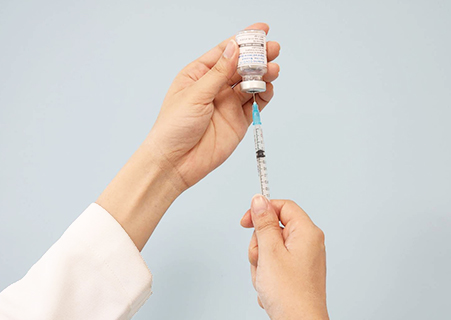
疫苗注射
Vaccine